"Encomiéndate a Dios de todo corazón, que muchas veces suele llover sus misericordias en el tiempo que están más secas las esperanzas" Cervantes
"La esperanza es una virtud cristiana que consiste en despreciar todas las miserables cosas de este mundo en espera de disfrutar, en un país desconocido, deleites ignorados que los curas nos prometen a cambio de nuestro dinero" Voltaire
"Como descubrió Freud, él podía hacer aflorar las emociones o las conductas molestas en el campo de la relación terapéutica, pero no siempre podía hacer que desaparecieran" Mark Epstein
"Uno debe dejar al paciente tiempo para familiarizarse más con esta resistencia, para reelaborarla, para superarla, para continuar a pesar de ella con el trabajo analítico, siguiendo la regla fundamental del psicoanálisis" Freud
"Debemos tratar la enfermedad del paciente, no como un suceso del pasado, sino como una fuerza del momento presente" Freud
«Pero lee sobre todo tu propio inconsciente, ese libro con una tirada de un solo ejemplar cuyo texto virtual llevas por todas partes contigo, y en el que está escrito el guión de tu vida, o al menos su rough draft»
Jacques-Alain Miller, Cartas a la opinión ilustrada.
Trastorno de Personalidad Límite según Marsha Linehan
La Dra. Linehan ha planteado la hipótesis de que el descontrol emocional dominante en los TLP es el resultado de factores biológicos y ambientales.
 Marsha Linehan, de la Universidad de Washigton, quien desarrolló el tratamiento para el Trastorno de Personalidad Límite conocido como Terapia Dialéctico Conductual describe el trastorno de una manera que es más fácil de entender a las familias con pacientes TLP comparado con el lenguaje empleado en el Manual de Diagnóstico y Estadística de Trastornos Mentales (DSM) de la Asociación Psiquiátrica Americana.
Marsha Linehan, de la Universidad de Washigton, quien desarrolló el tratamiento para el Trastorno de Personalidad Límite conocido como Terapia Dialéctico Conductual describe el trastorno de una manera que es más fácil de entender a las familias con pacientes TLP comparado con el lenguaje empleado en el Manual de Diagnóstico y Estadística de Trastornos Mentales (DSM) de la Asociación Psiquiátrica Americana.
La Dra. Linehan señala que los síntomas de las personas enfermas con TLP son:
1. Descontrol Emocional: Las respuestas emocionales son altamente reactivas, y es muy común que los individuos tengan dificultades en el manejo de episodios de depresión, ansiedad e irritabilidad. Al mismo tiempo presentan problemas con el coraje y con la expresión del coraje.
2. Descontrol Interpersonal: Sus relaciones son caóticas, intensas y llenas de dificultades. A pesar de estos problemas, a los individuos TLP les es difícil romper con las relaciones; en su lugar, se involucran en esfuerzos intensos y frenéticos para evitar que las personas que les son importantes los abandonen. De acuerdo con la experiencia de la Dra. Linehan, los TLP, más de lo que la mayoría, mejoran cuando tienen relaciones positivas y estables y empeoran cuando sus relaciones son todo lo contrario.
3. Descontrol del Comportamiento: La evidencia muestra un comportamiento impulsivo extremo y problemático, así como comportamientos suicidas. Los intentos de lastimarse, mutilarse y de suicidio son comunes en estos pacientes.
4. Descontrol Cognitivo: En ocasiones presentan formas no psicóticas breves de descontrol del pensamiento que incluye una despersonalización, disociación y delirios debido a situaciones estresantes y desaparecen una vez que la tensión se desvanece.
5. Descontrol del sí mismo: No es inusual que un paciente Bordeline reporte que no tiene ningún sentimiento de sí mismo, de un vacío total y que no sepa quien es. De hecho, puede considerarse que el TLP es un trastorno dominante del control y de la experiencia de sí mismo.
La Dra. Linehan ha planteado la hipótesis de que el descontrol emocional dominante en los TLP es el resultado de factores biológicos y ambientales. En la parte biológica, se cree que las personas TLP son más vulnerables a las dificultades que controlan sus emociones debido a las diferencias en el sistema nervioso, por ejemplo, la genética, eventos durante el desarrollo fetal o traumas en la vida temprana. Los problemas surgen cuando una persona biológicamente vulnerable se encuentra en un entorno invalidante o lo que sería el equivalente a un ambiente hostil e intolerante. El entorno invalidante rechazará las respuestas características de los TLP a eventos, particularmente sus respuestas emocionales, señalando que son incorrectas, inadecuadas, patológicas, o que no deben ser tomadas en serio.
Quienes conviven en el entorno de un paciente con TLP y no comprenden lo desgastante que es para éste luchar con el control emocional y subestiman las dificultades que tiene para resolver problemas, fracasarán en enseñar al individuo a tolerar la angustia o formar expectativas y objetivos realistas.
Al castigar la comunicación de experiencias negativas o no lograr una comunicación efectiva y sólo responder cuando las emociones negativas se vuelven intensas, el medio ambiente enseña al individuo a oscilar entre la inhibición emocional y la comunicación emocional extrema.
Otto Kernberg sobre el TLP
Otto Kernberg, director del Instituto de Trastornos de Personalidad del Hospital de Nueva York, y uno de los científicos que más han aportado en identificar y tratar este cuadro.
"Los TLP son personas que han vivido presas por sus emociones, que no pueden controlar la angustia, que se autoagreden con cortes o intentos de suicidio y que viven sus relaciones entre el amor y el odio. Siempre parecen estar en los extremos y no logran estabilizarse. Padecen un trastorno de personalidad llamado "limítrofe" o "borderline", cada vez más diagnosticado en todo el mundo.
Corresponden a un tercio de todos los trastornos de personalidad. Lo sufre cerca del 15% de todos los pacientes que llegan a nuestras policlínicas, y un 2% de la población general".
Agrega que otras investigaciones que han seguido a pacientes durante 20 años o más han mostrado que "si bien ellos ya no presentan síntomas angustiosos ni depresivos, y parecen haberse tranquilizado, siguen estando aislados. No se casan y no progresan en sus trabajos, pese a ser inteligentes. Llevan una vida mediocre, sin chispa, y dan la impresión de una personalidad que no se ha desarrollado. Por eso, creemos que hay buenas razones para seguir buscando tratamientos que no sólo mejoren los síntomas".
http://youtu.be/SQJE_5kzg_8 Tarja Turunen -You Would Have Loved This- Subtitulado
http://youtu.be/1e-6UxJGw1U Tarja Turunen -Boy and The Ghost- Subtitulado
http://youtu.be/LmDaGaOkZYE Kamelot -The Spell- Subtitulado
http://youtu.be/d2aXpnc1Um0 Zaz -La fée (El Hada)-
http://youtu.be/ogJFXqYEYd8 Shostakovich -Symphony 5- Fue el compositor del régimen comunista ruso pero él discrepaba de las ideas excluyentes y vivió de forma desgraciada.
 Marsha Linehan, de la Universidad de Washigton, quien desarrolló el tratamiento para el Trastorno de Personalidad Límite conocido como Terapia Dialéctico Conductual describe el trastorno de una manera que es más fácil de entender a las familias con pacientes TLP comparado con el lenguaje empleado en el Manual de Diagnóstico y Estadística de Trastornos Mentales (DSM) de la Asociación Psiquiátrica Americana.
Marsha Linehan, de la Universidad de Washigton, quien desarrolló el tratamiento para el Trastorno de Personalidad Límite conocido como Terapia Dialéctico Conductual describe el trastorno de una manera que es más fácil de entender a las familias con pacientes TLP comparado con el lenguaje empleado en el Manual de Diagnóstico y Estadística de Trastornos Mentales (DSM) de la Asociación Psiquiátrica Americana.La Dra. Linehan señala que los síntomas de las personas enfermas con TLP son:
1. Descontrol Emocional: Las respuestas emocionales son altamente reactivas, y es muy común que los individuos tengan dificultades en el manejo de episodios de depresión, ansiedad e irritabilidad. Al mismo tiempo presentan problemas con el coraje y con la expresión del coraje.
2. Descontrol Interpersonal: Sus relaciones son caóticas, intensas y llenas de dificultades. A pesar de estos problemas, a los individuos TLP les es difícil romper con las relaciones; en su lugar, se involucran en esfuerzos intensos y frenéticos para evitar que las personas que les son importantes los abandonen. De acuerdo con la experiencia de la Dra. Linehan, los TLP, más de lo que la mayoría, mejoran cuando tienen relaciones positivas y estables y empeoran cuando sus relaciones son todo lo contrario.
3. Descontrol del Comportamiento: La evidencia muestra un comportamiento impulsivo extremo y problemático, así como comportamientos suicidas. Los intentos de lastimarse, mutilarse y de suicidio son comunes en estos pacientes.
4. Descontrol Cognitivo: En ocasiones presentan formas no psicóticas breves de descontrol del pensamiento que incluye una despersonalización, disociación y delirios debido a situaciones estresantes y desaparecen una vez que la tensión se desvanece.
5. Descontrol del sí mismo: No es inusual que un paciente Bordeline reporte que no tiene ningún sentimiento de sí mismo, de un vacío total y que no sepa quien es. De hecho, puede considerarse que el TLP es un trastorno dominante del control y de la experiencia de sí mismo.
La Dra. Linehan ha planteado la hipótesis de que el descontrol emocional dominante en los TLP es el resultado de factores biológicos y ambientales. En la parte biológica, se cree que las personas TLP son más vulnerables a las dificultades que controlan sus emociones debido a las diferencias en el sistema nervioso, por ejemplo, la genética, eventos durante el desarrollo fetal o traumas en la vida temprana. Los problemas surgen cuando una persona biológicamente vulnerable se encuentra en un entorno invalidante o lo que sería el equivalente a un ambiente hostil e intolerante. El entorno invalidante rechazará las respuestas características de los TLP a eventos, particularmente sus respuestas emocionales, señalando que son incorrectas, inadecuadas, patológicas, o que no deben ser tomadas en serio.
Quienes conviven en el entorno de un paciente con TLP y no comprenden lo desgastante que es para éste luchar con el control emocional y subestiman las dificultades que tiene para resolver problemas, fracasarán en enseñar al individuo a tolerar la angustia o formar expectativas y objetivos realistas.
Al castigar la comunicación de experiencias negativas o no lograr una comunicación efectiva y sólo responder cuando las emociones negativas se vuelven intensas, el medio ambiente enseña al individuo a oscilar entre la inhibición emocional y la comunicación emocional extrema.
Otto Kernberg sobre el TLP
Otto Kernberg, director del Instituto de Trastornos de Personalidad del Hospital de Nueva York, y uno de los científicos que más han aportado en identificar y tratar este cuadro.
"Los TLP son personas que han vivido presas por sus emociones, que no pueden controlar la angustia, que se autoagreden con cortes o intentos de suicidio y que viven sus relaciones entre el amor y el odio. Siempre parecen estar en los extremos y no logran estabilizarse. Padecen un trastorno de personalidad llamado "limítrofe" o "borderline", cada vez más diagnosticado en todo el mundo.
Corresponden a un tercio de todos los trastornos de personalidad. Lo sufre cerca del 15% de todos los pacientes que llegan a nuestras policlínicas, y un 2% de la población general".
Kernberg habla de dos descubrimientos que están dando esperanzas a las personas que sufren este trastorno.
Uno de ellos revela de qué manera el cerebro de los "borderline" funciona de un modo diferente al del común de las personas. "Ellos tienen una hiperactividad en la amígdala, que es la parte del cerebro que procesa los sentimientos negativos, como la rabia o la angustia". De ahí que estas personas procesen como negativas situaciones que no lo son o que sobrerreaccionen ante las que lo son. También, agrega Kernberg, presentan una inhibición primaria de la corteza prefrontal, que es la que controla y contextualiza las emociones.
Sin embargo -añade-, una determinada estructura cerebral no es por sí sola la explicación de este problema. Tiene que haber experiencias negativas en la más temprana infancia que gatillen este trastorno, para el cual habría, por cierto, una predisposición genética. Maltrato, abuso o negligencia de los padres pueden desencadenar esta estructura de personalidad. Otto Kernberg ha demostrado en recientes investigaciones que es posible llegar a modificar estos rasgos de personalidad en forma más permanente.
Lo hizo a través de la "psicoterapia basada en la transferencia" (TFP), que él ha desarrollado con base en la teoría psicoanalítica. Se trata de analizar al detalle, momento a momento, la relación que se da entre el terapeuta y el paciente, para que así este último vaya tomando conciencia de las distorsiones que se dan y cómo esto se relaciona con lo que él vive diariamente
"Este tipo de terapia mejora la capacidad de comprender los estados mentales propios y de los demás. Es decir, mejora la capacidad de empatía y ayuda a adquirir conciencia de las propias motivaciones. Creemos que esta función reflexiva es la que puede tener importancia para lograr modificar la personalidad en el largo plazo", dice Kernberg.
Agrega que otras investigaciones que han seguido a pacientes durante 20 años o más han mostrado que "si bien ellos ya no presentan síntomas angustiosos ni depresivos, y parecen haberse tranquilizado, siguen estando aislados. No se casan y no progresan en sus trabajos, pese a ser inteligentes. Llevan una vida mediocre, sin chispa, y dan la impresión de una personalidad que no se ha desarrollado. Por eso, creemos que hay buenas razones para seguir buscando tratamientos que no sólo mejoren los síntomas".
Comentario de Rodrigo Córdoba Sanz: Veamos, cuando leo artículos divulgativos estamos ante una bendición y un problema. Por un lado, la accesibilidad a todas las personas al conocimiento de esta patología. Particularmente a los afectados, quienes, por cierto, suelen tener un conocimiento intelectual, una vez que han atravesado la etapa de negación de enfermedad, sobre su problema. Se trata de un problema que Linehan y Kernberg están de acuerdo en lo fundamental y discrepan en todo lo demás. Partiendo del modelo de base, Linehan: cognitivo-conductual y Kernberg: psicoanalítico. el que más tiempo lleva trabajando en la clínica y en los desarrollos teóricos es Otto Kernberg, su tratamiento requiere una "relativa" fuerza del Yo, dentro de que sabemos que en el TLP el yo es débl, lábil y difuso. De hecho la difusión de identidad es el carácter básico y distintivo de los trastornos de personalidad, que para Kernberg, pivotan en relación al trastorno borderline. Entonces, el trastono borderline sería el paradigma de los TPs y otra cuestión sería hablar de la organización límite de personalidad. Cuestión teórica de la profundidad analítica y clínica de Kernberg relacionada con teóricos de las relaciones objetales, donde Melanie Klein fue la propulsora y el motor vivo y vigente. Así como los aportes de Peter Fonagy en cuanto a la mentalización y Erikson en cuanto a la identidad.
Para Linehan lo fundamental es la disregulación emocional y la autoagresión.
En mi entender, los clínicos, generalmente europeos, participan de la propuesta de Linehan, sin embargo, los especialistas hacemos una unión con otras miradas, de forma que lo mejor, a nivel teórico es conocer al detalle, minuciosamente todas las contribuciones de este trastorno, que es "el paradigma de la comorbilidad".
Esto me da pie a comentar por qué el TLP o Trastorno Borderline, también llamado trastorno de inestabilidad emocional, para mí desafortundamente, porque es un concepto que nace del psicoanálisis y que sugiere una frontera entre la neurosis y la psicosis. Veamos, generalmente no es así, las personas tienen sobre todo trastornos del estado de ánimo asociados: depresión, distimia, bipolaridad, ciclotimia, etc. Son pocos los casos, donde predomina un componente psicótico, es más frecuente la obsesión, que es un mecanismo de defensa ante la "locura", esto es, tiene una función aunque provoque mucho dolor. También tienen trastornos de ansiedad: ansiedad generalizada, crisis de angustia. Por otro lado, tienen dificultad para controlar sus impulsos y demorar la gratificación, esto es, son "caprichosos", visto desde fuera y su impulsividad está inextricablemente unida a las adicciones con o sin drogas. En el caso de utilizar drogas, la hipótesis de la auto-medicación no es nada descabellada sino todo lo contrario. Un buen tratamiento farmnacológico (la amplia mayoría lo requieren) y sobre todo, un tratamiento psicoterapéutico, que sirve como eje para vertebrar y dar sentido a su sufrimiento, integrar la escisión, la disociación, la angustia que se desborda a modo de "tormentas", las relaciones interpersonales insatisfactorias, caóticas y después, quizá lo más importante para el afectado es el hecho de no saber quién es, qué quiere, a dónde va, por qué, es decir, esa "difusión de identidad" (Kernberg), que se registra en el DSM como "alteración de la identidad" es algo principal.
Han srgido otras muchas teorías que están inscritas en estos dos autores, aunque existe otro autor que es Gunderson, quien escribió una obra majestuosa sobre el TLP, una Guía Clínica editada por Ars Médica. El habla de la "Psicoeducación". Es decir integra a la familia y/o la pareja dentro del tratamiento. Esto es lo ideal, pero, existen ocasiones donde la relación está tan erosionada que los miembros no se quieren llegar a reunir en un entorno terapéutico o resulta incómodo.
Desde mi punto de vista, lo mejor es tener en cuenta un aporte fundamental de Gunderson que es promover el "Tratamiento Escindido", esto es, un profesional que maneje la medicación y otro que lleve la psicoterapia, este último es el curativo, el primero alivia la sintomatología pero no cura. Si fuera así, no habría millones de páginas en papel y virtuales, no habría tanta demanda de personas con problemas por juicios de faltas, adicciones, agresiones, desbordamiento de angustia, problemas con la pareja, probalemas con los padres, "estable inestabilidad" (Kernberg) y un sinfín de formas de expresión de un problema que, como trastorno de personalidad, remite a lo identitario, a la mismidad, al cocepto profundo de quién es uno, qué desea, quiere, anhela, etc. Voy a compartir dos artículos que tratan sobre lo anterior, uno de un profesional de Madrid y otro de Dolores Mosquera, quien es una maestra divulgadora de temas tan complejos como los referidos. Al mismo tiempo, sobre esta autora pondré links para ver vídeos donde explica sencillamente qué es eso del TLP. Fíjense si "da juego", valga la expresión, que hay muchos portales y asociaciones que están fundamentados en torno a entender este problema.
| EL ABORDAJE DE LOS TRASTORNOS DE LA PERSONALIDAD - ENTREVISTA A DOLORES MOSQUERA | ||||||||||
| fecha de publicación 05/07/2006 6:42:00 | ||||||||||
|
| ||||||||||
| ||||||||||
Tratamiento psicoterapéutico de los Trastornos Límite de Personalidad (TLP)
Psychological treatment for Borderline Personality Disorders (BPD)
Enrique García Bernardo1
1Jefe de Servicio de Psiquiatría del Hospital General Universitario Gregorio Marañón. Profesor Asociado de Psiquiatría. Facultad de Medicina de la Universidad Complutense de Madrid.
RESUMEN
Los Trastornos de la Personalidad Límite, (TPL) han ido ganando en importancia como patología psiquiátrica debido a las características clínicas de los pacientes , que hacen enormemente difícil tratarles, por la tendencia a interrumpir los tratamientos que se les proponen y a recaer, por las repercusiones que generan desde el punto de vista sociosanitario así como el elevado consumo de servicios que generan, lo que les ha llevado a convertirse en un grave problema de salud pública.
Se describe a continuación un resumen de un modelo de tratamiento psicoterapéutico para su implementación en un contexto multidisciplinar y dentro de una red de servicios de salud mental que actúen de forma coordinada, haciendo especial hincapié en las características técnicas de la psicoterapia a emplear.
Se revisan básicamente el Modelo de O. Kernberg de la Psicoterapia Focalizada en la Transferencia complementado con el Programa Ambulatorio Intensivo diseñado y puesto en práctica por J. Gunderson. Se complementa con una breve referencia al Modelo de M. Linehan de la DBT (Dialectic Behavioural Psychotherapy).
ABSTRACT
Borderline personality disorders (BPD) have become increasingly relevant as a psychiatric disorder because of the clinical characteristics of patients (very hardy to treat), the patient tendency to discontinuation and relapse, their socio-medical impact, and the high service use they generate. This turns them into a serious public health problem.
A model of psychotherapeutic treatment is described to be implemented in a multidisciplinary context within a net of mental heath services working in a coordinate way. The emphasis is focused on the technical characteristics of the psychotherapy.
O. Kernberg’s Transference Focused Psychotherapy model along with J. Gunderson’s Intensive Outpatient Program are described. In addition, the Dialectic Behavioural Therapy model is briefly outlined.
Palabras clave
Trastorno Límite de Personalidad, Psicoterapia focalizada en la transferencia, Terapia dialéctica-comportamental, Tratamiento ambulatorio.
Key words
Borderline Personality Disorders, Kernberg's transference focused psychotherapy, Gunderson's intensive, Outpatient program.
En el tratamiento actual de los pacientes con Trastorno Límite de Personalidad (en adelante TLP), en cualquier centro asistencial de Salud Mental, la práctica habitual es la realización de alguna forma de psicoterapia, que ocupará un lugar central del tratamiento (Gunderson y Gabbard 2000), junto a otras medidas adicionales, que incluirán con toda probabilidad, un tratamiento psicofarmacológico que variará según el momento clínico de los pacientes, así como diversas medidas terapéuticas tomadas de los modelos de rehabilitación psicosocial, incluyendo el uso de diversos dispositivos terapéuticos (hospitales de día, centros de rehabilitación psicosocial, miniresidencias , unidades específicas para TLP, etc.) para mejorar la adaptación a la realidad del paciente y su mejor ajuste personal, familiar y social.(Gunderson 2002).
Hoy en día disponemos de varias técnicas psicoterapéuticas que han demostrado ser efectivas para el adecuado tratamiento de los pacientes con TLP, con resultados contrastados y verificables en la literatura especializada (Gabbard 2004, Horwitz 1996, Kernberg 1994, Linehan 1993), con prácticas muy sistematizadas y en algún caso manualizadas, que han hecho variar el pronóstico de estos pacientes en un sentido mucho más positivo. Se expondrán a continuación, un resumen de estas técnicas, con sus características principales.
Concepto
La característica esencial del trastorno gira alrededor de un eje central constituido por un T. de la Identidad, un patrón general de inestabilidad en las relaciones afectivas, interpersonales y la autoimagen , así como una notable impulsividad derivada de la incapacidad de procesar sus pensamientos y emociones y la necesidad de derivarlos hacia el polo de la conducta con la consiguiente conflictividad derivada (Gunderson 2002).
Características clínicasTLP
Son los pacientes que más servicios consumen (consultas ambulatorias, urgencias, hospitalización, hospital de día, trabajo social, etc.) y que con una alta frecuencia menos se benefician, permaneciendo inalterados por los diversos tratamientos ensayados. (Waldinger y Gunderson 1987).
Criterios diagnósticos
ICD-10 F60-3 T. Inestabilidad emocional de la personalidad:
Marcada predisposición a actuar de un modo impulsivo sin anticipar las consecuencias de las acciones, junto a un estado de ánimo inestable y caprichoso. Frecuentes arrebatos de ira que conducen a actitudes violentas o manifestaciones explosivas. Estas se desencadenan con facilidad por pequeñas frustraciones o críticas.
Dos variantes:
F60-30 Inestabilidad emocional en P. de tipo Impulsivo
— Inestabilidad emocional.
— Ausencia de control de impulsos.
Explosiones de violencia y comportamiento amenazante ante críticas o frustraciones, a veces mínimas.
Incluye – T. Personalidad Explosiva.
Excluye – Antisociales.
F60-31 Inestabilidad emocional de Personalidad tipo límite
Varias de las características de inestabilidad emocional “con confusión”:
— Imagen de si mismo.
— Objetivos y preferencias internas (incluyendo sexuales).
— Facilidad para verse implicado en relaciones intensas e inestables repetidas.
— Sucesión de amenazas suicidas o actos autoagresivos.
DSM – IV; 301.83 (Criterios diagnósticos de la Asoc Americana Psiquiatría) T. Personalidad Borderline (TLP)
Patrón continuo de inestabilidad en las relaciones interpersonales, autoimagen y afectos con marcada impulsividad que comienza al final de la adolescencia y aparece en una gran variedad de contextos, indicado por al menos 5 de los siguientes:
1. Francos esfuerzos para evitar ser abandonados (real o imaginariamente).
2. Patrón de relaciones emocionales intensas e inestables con alternancia entre la idealización y la devaluación de los mismos.
3. T. Identidad caracterizado por una idea o imagen de sí mismos inestable y poco cohesiva.
4. Impulsividad en al menos dos de las siguientes areas con la posibilidad de resultar en un daño para el sujeto: (ej. gastos, sexo, abuso sustancias, conducir peligrosamente, atracones comida).
5. Comportamiento suicida recurrente, amenazas, comportamiento autoagresivo, automutilante.
5. Inestabilidad afectiva, marcada reactividad (disforia, inestabilidad o ansiedad).
6. Sentimientos crónicos de vacío.
7. Rabia intensa, incontrolada o dificultades para controlarla.
8. Síntomas psicóticos transitorios, relacionados con stress (carácter referencial-paranoide) no estructurado o síntomas disociativos.
9. El diagnóstico no se puede hacer antes de los 18 años (T. Identidad sería su correlato en la adolescencia).
Historia natural y curso
Los pacientes con TLP presentan un curso variable, muy inestable en la juventud con tendencia a irse estabilizando con el paso del tiempo mas allá de las intervenciones terapéuticas. Habitualmente se recoge que 1/3 de los pacientes se “cura”, entendiendo por ello que consiguen una estabilidad por debajo de sus condiciones potenciales previas. A los 15 años del comienzo del trastorno la mitad de las mujeres y una tercera parte de los hombres han sido capaces de constituir relaciones estables. Aquellos con condiciones socioeconómicas mas bajas suelen tener una peor evolución (Gunderson y Gabbard 2000).
El peor dato y uno de los mas relevantes a considerar para cualquier profesional que trate a estos pacientes es el relativo a la tasa de suicidios consumados, que se fija, en diversos estudios, en el 10% de los pacientes a lo largo de su curso vital (Gunderson 2002).
Generalidades sobre tratamiento de los TLP
Se hace muy difícil simplificar el tratamiento psicoterapéutico de los TLP. Podemos citar como razones que explican esa dificultad :
• La complejidad de estos pacientes por sus características clínicas.
• Su variabilidad dependiendo del lugar y momento evolutivo en que son atendidos.
• Las dificultades de su abordaje terapéutico al tener que unir diferentes recursos de procedencias diversas en un todo final coherente y homogéneo.
• Las limitaciones en cuanto a los resultados esperables de un tratamiento farmacológico convencional realizado de forma aislada.
• La problemática que plantean tanto a nivel institucional como en consultas convencionales, a nivel ambulatorio y hospitalario
Son todas ellas características que hacen que a la hora de intentar dilucidar que técnicas terapéuticas sean las más adecuadas, haya que aclarar, de entrada, que la selección del abordaje elegido va a depender esencialmente de que se haga dentro de una estricta continuidad de cuidados entre los diversos niveles asistenciales y por los diversos profesionales que intervengan en el tratamiento desde las diferentes orientaciones psicoterapéuticas disponibles. La disponibilidad de profesionales con un entrenamiento adecuado en una técnica u otra impone una restricción de tipo aleatorio en muchos lugares de tratamiento.
Una característica esencial es la necesidad de disponer de equipos multiprofesionales para abordar los tratamientos (Paris 1994). Cada uno aportará su granito de arena. Si lo hace de forma coherente y constructiva, el tratamiento funcionará. Si es al contrario habrá serios problemas y el riesgo de ruptura o abandono del tratamiento será alto, con las consiguientes crisis del lado de los pacientes.
Una vez que se pone en marcha el tratamiento será necesario individualizar el mismo para adaptarse a las necesidades de cada paciente en particular (Horwitz 1996, Paris 1994).
No es éste el lugar donde plantear disquisiciones teóricas respecto a la articulación de los diversos modelos tentativos tanto de la comprensión del origen de la psicopatología como de las técnicas terapéuticas. Se expone en la figura 1 un esbozo de una posible articulación entre ellos, sin mayores pretensiones.
1. Basada en principios psicodinámicos.
2. Psicoterapia cognitivo conductual.
b) Psicoterapia de Grupo.
c) Hospital de Día*.
d) Terapia de Familia*.
e) Abordajes Psicosociales –
Rehabilitación*
Psicoterapia analítica modificada
Es el elemento central y nuclear del tratamiento. Es donde el paciente permanecerá la mayor parte del tiempo y donde se desarrollarán las medidas más importantes de cara a su evolución terapéutica.
Se describen a continuación, sucintamente, una serie de marcos de referencia teórico-técnicos para la elaboración de un modelo psicoterapéutico coherente basado en principios psicodinámicos, utilizando como referencia el modelo de psicoterapia psicoanalítica desarrollado por O. Kernberg PFT PSICOTERAPIA FOCALIZADA EN LA TRANSFERENCIA) en la Universidad de Cornell en New York para estos pacientes), (Horwitz, 1996; Yeomans, 1992; Kernberg, 1994; Koenisberg y Kernberg, 2000) complementado con el esquema de J. Gunderson desarrollado en el Mclean Hosp. Afiliado a la Universidad de Harvard en Boston y publicado en forma de Guía para el tratamiento de los pacientes con TLP, disponible además en español (TRATAMIENTO AMBULATORIO INTENSIVO PARA TLP), (Gunderson, 2002; Gunderson y Gabbard, 2000).
A) PSICOTERAPIA FOCALIZADA EN LA TRANSFERENCIA (PFT) Modelo O Kernberg
Estrategia General Tratamiento.- Siguiendo a O. Kernberg aunque matizando algunas de sus referencias técnicas, podemos resumir las características de la estrategia general del tratamiento psicoterapéutico de los TLP. Esta estrategia se encuentra manualizada y por lo tanto disponible para su aprendizaje y replicación , estando basada en los siguientes puntos:
1. Marco estable con definición de los límites del encuadre.
2. Actividad del terapeuta centrada sobre problemas de juicio de realidad, mecanismos proyectivos y distorsiones del tratamiento.
3. La transferencia negativa debe ser tolerada.
4. Intervenciones del terapeuta que establezcan puentes entre sentimientos y acciones.
5. Elaboración de comportamientos autodestructivos mediante confrontación y clarificación.
6. Los acting out deber ser bloqueados a través del establecimiento de límites sobre acciones potencialmente peligrosas para el paciente, otros y el tratamiento.
7. Intervenciones basadas en el “aquí y el ahora” (especialmente en las fases iniciales del tratamiento).
8. Atención a la contratransferencia como aspecto esencial del trabajo terapéutico.
Encuadre Técnico
Todos los enfoques psicoterapéuticos se llevan a cabo en unas condiciones técnicas objetivas que actúan como elementos protectores proporcionando seguridad tanto al paciente como al terapeuta para el correcto desarrollo de la psicoterapia. Son las reglas del juego, (Gabbard, 2004) que en el caso que nos ocupa , el del tratamiento psicoterapéutico de los TLP, son particularmente importantes debido a las características clínicas ya reseñadas de estos pacientes, y que podemos resumir como :
• Trabajo Cara a Cara.
• Comportamiento natural, en ausencia de actitudes mas neutrales o indiferentes.
• Abstinencia estricta, especialmente en lo que concierne a los intercambios emocionales con los pacientes. Debido a su potencial turbulencia emocional y su alta sensibilidad, pueden suponer un obstáculo insalvable si el terapeuta se deja llevar y trasgredí los límites de la relación psicoterapéutica.
• No gratificación transferencial. Cuidado con la idealización y la devaluación, tan frecuentes como forma de funcionamiento mental de estos pacientes (escisión). El terapeuta es visto alternativamente en una u otra posición siendo fundamental que se preserve su espacio neutral.
• Análisis de la transferencia en todo el rico despliegue que se produce desde la fantasía del paciente, ocupando para él todo tipo de significaciones en relación directa a sus personajes biográficos mas significativos.
• Atención a la contratransferencia. Es sabido que estos pacientes consiguen con gran frecuencia, facilidad e intensidad, provocar intensas emociones en las personas que se relacionan con ellos y por supuesto en los terapeutas. Puede ser una herramienta muy útil si se educa pero puede ser un obstáculo importante si se actúa en la relación terapéutica.
• Análisis de las severas regresiones que se producen durante las sesiones con el paciente.
— Intervenciones tácticas que restauren el juicio de realidad.
Al avanzar la Psicoterapia
• Variación del encuadre que se va convirtiendo de forma progresiva en el propio de un Psicoterapia Psicoanalítica en términos clásicos (PFT), de interpretación del conflicto en la transferencia, con elementos de significación en el aquí y ahora de la relación transferencial y su correspondencia en la fantasía inconsciente del paciente, con sus correspondientes elementos biográficos del pasado del paciente.
(Kernberg, 1994; Horwitz, 1996; Koenisberg y Kernberg, 2000; Yeomans,1992)
Establecimiento de Prioridades
La psicoterapia de los pacientes con TLP, por sus características clínicas, debe manejarse en un rango de posibles intervenciones por parte del terapeuta que están sujetas a momentos clínicos muy variados , que pueden plantear dudas en cuanto a su jerarquización a la hora de tomar decisiones. Hay algunas situaciones, por lo demás bastante comunes, que precisan de una atención prioritaria y deben tenerse en cuenta para evitar problemas. Las mas importantes serían :
— Comportamiento suicida u homicida inminente.
—Amenazas a la continuidad del tratamiento. De enorme importancia pues son responsables del alto índice de abandonos prematuros.
— Comunicación deshonesta o mentirosa, contrastada y confrontada con el paciente. Si se estructura como forma de conducta habitual constituye una auténtica Transferencia Psicopática.
— Acting-out (conducta impulsiva de descarga) dentro o fuera de sesión psicoterapéutica.
Requisitos de paciente y psicoterapeuta
En el encuentro psicoterapéutico hay básicamente dos actores que deben representar sus papeles de acuerdo a la obra y siempre en función de sus características personales, si bien de forma ideal , como actores, deben de poseer una serie de características que resumo a continuación. (Fig.2 y 3).
— Establecimiento de la Alianza Terapéutica, es decir, el acuerdo básico sobre la estrategia de trabajo entre paciente y terapeuta.
— Intervenciones del terapeuta no adecuadas al momento clínico y/o evolutivo del mismo.
— Distorsiones del modelo terapéutico por :
• Falta de coherencia interna.
• Problemas en el funcionamiento mental que implican distorsiones en la percepción generadas por procesos defensivos inconscientes del tipo de la escisión y la identificación proyectiva.
• Modelos que privilegian la atención sintomática dejando de lado los elementos estructurales de la personalidad con el resultado de actuaciones parcelares estériles e inadecuadas.
• Rupturas de la Continuidad de Cuidados por insuficiente organización de la red de atención en Salud Mental para estos pacientes.
Cambio terapéutico
Aunque pueda resultar un tanto peculiar a estas alturas, nunca está de mas que limitemos el alcance de las intervenciones psicoterapéuticas de una forma realista. Si nos fijamos en los estudios disponibles en la literatura sobre el tema nos encontraremos que cambia de forma muy significativa los síntomas depresivos, mejora el funcionamiento global (GAS, Global Assesment Scale) así como las quejas subjetivas del paciente. Los síntomas autoreferidos por el paciente disminuyen (Checklist 90). Ambas proporcionan estabilidad y fijan al paciente al tratamiento. Como es lógico , los problemas nucleares del TLP, a saber , el funcionamiento interpersonal y los roles sociales, que precisan de una identidad estable son los que cambian menos precisando de abordajes mas largos y fundamentalmente de psicoterapias introspectivas como la reseñada.
B) PROGRAMA AMBULATORIO INTENSIVO PARA TLP TRATAMIENTO ESCINDIDO (SPLIT TREAMENT) MODELO GUNDERSON
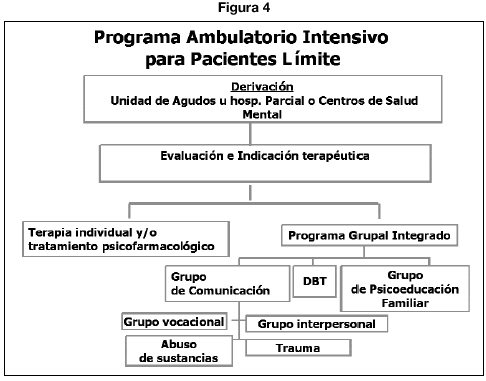
A continuación se desarrolla un modelo psicoterapéutico institucional desarrollado por J. Gunderson en el Mclean Hosp. de Boston (EEUU) que une la Psicoterapia Individual en los términos generales expresados anteriormente junto con otras modalidades de psicoterapia y con actuaciones terapéuticas derivadas de la Rehabilitación psicosocial, la psicoterapia de Grupo y la de Familia así como del funcionamiento de las Comunidades Terapéuticas. Con especial atención al frecuente problema de la comorbilidad y especialmente la derivada del consumo de drogas. (Gunderson, 2002; Gunderson y Gabbard, 2000; Waldinger y Gunderson, 1987).
El programa sigue un esquema como el que se muestra a continuación adaptado. (Fig. 4).
La esencia del modelo es lo que se denomina “Split Treatment” o tratamiento escindido, consistente en dos variables fundamentales: (Gunderson, 2002).
— Psicoterapia Psicodinámica unida a DBT (Dialectical Behavioural Therapy) según el modelo de M. Linehan que se expone más adelante.
— Medidas de Case Management (manejo de casos) derivadas de las actuaciones que se desarrollaron como medidas terapéuticas rehabilitadoras dirigidas a pacientes psicóticos, en este caso adaptadas para su implementación con TLP. Serían básicamente las que permiten que se desarrolle la psicoterapia permitiendo una mayor estabilidad clínica y una mejor adaptación del paciente a su entorno. Aquí habría que incluir el tratamiento farmacológico, la atención a las familias, la atención al consumo de drogas, la psicoeducación tanto del paciente como de la familia, el entrenamiento en habilidades sociales y todas aquellas medidas que favorezcan la adherencia del paciente al tratamiento.
Los objetivos diferenciados de cada una de ellas aparecen reflejados en la Fig 5.
Si analizamos las ventajas de este modelo de tratamiento aparecerían las que se detallan a continuación :
— Contención adecuada de las dificultades esperables.
— Disminución de los abandonos del tratamiento.
— Reducción de aquellas formas de funcionamiento mental de los TLP que con mas frecuencia provocan problemas en la relación terapéutica (escisión e identificación proyectiva).
Todas ellas favorecen la adherencia la tratamiento mejorando la alianza terapéutica y traen como resultado la mejoría en el pronóstico del paciente.
Psicoterapia cognitivo conductual DBT (M. Linehan)
Se trata de un modelo psicoterapéutico extendido hoy en día por todas las instituciones que se dedican al tratamiento de los TLP. Basado en los principios extraídos del modelo cognitivos añadiéndole una estrategia dialéctica en la intervención con el paciente. (Linehan, 1993).
Especialmente indicado en los momentos iniciales del tratamiento y sobre todo para el control de las conductas impulsivas. Fue desarrollado en origen para el control en pacientes con gestos autolíticos repetidos demostrando de forma clara su utilidad y replicación allá donde se ha puesto en marcha.
Sus características esenciales serían :
— Duración más corta.
— Especialmente útil en pacientes con dificultad para establecer la alianza terapéutica:
• Uso anómalo de pensamientos dicotómicos con invasión de contenidos emocionales. Disregulación emocional.
• Percepción del mundo como lugar peligroso e invasivo. Entorno invalidante.
— Vivencias precoces de abandono
– cogniciones autodestructivas en relación con objetos internos abusadores o negligentes.
— Objetivos:
• Modulación de los afectos.
• Mantenimiento del estado de ánimo.
• Control de conducta para mitigar afecto abandono, insuficiencia, desconfianza e incompetencia.
• Formato técnico que combina sesiones individuales junto con otras grupales para el entrenamiento de las habilidades aprendidas., así como accesibilidad telefónica.
Psicoterapia de grupo
Puede ser una técnica psicoterapéutica muy útil, siempre como coadyuvante de la psicoterapia individual. Ofrece al paciente la oportunidad de entender el uso sistemático de sus mecanismos de defensa (escisión e identificación proyectiva) que ocurre de forma casi fisiológica en cualquier grupo. Los grupos deben estar formados por pacientes límites en la línea cercana a funcionamientos más sanos.
La dilución de la transferencia en el grupo aparece citada como uno de los elementos terapéuticos principales de este modelo de psicoterapia al evitar la concentración problemática que en ocasiones sucede en la Psicoterapia Individual. Lo mismo ocurre con las reacciones contratransferenciales que habitualmente suscitan. El terapeuta debería ser, idealmente, diferente al de la psicoterapia individual.
Algunas intervenciones (señalizaciones) son mejor toleradas cuando provienen de otros miembros del grupo que del propio terapeuta. De la misma forma interpretaciones realizadas al contexto grupal son más fácilmente toleradas por el paciente límite individual.
Hay que cuidar la extrema sensibilidad de estos pacientes a la deprivación y al abandono ,que se intensifica en el grupo, así como a la fuerte competitividad por lograr un lugar imaginario de favor o, por contra, la tendencia a los comportamientos (acting-out) que tienden a la ruptura de los límites del encuadre grupal. (Gunderson y Gabbard, 2000).
La psicoterapia de Grupo es de gran utilidad tanto en formatos inspirados en principios psicodinámicos como en la DBT (para su utilización en entrenamiento en habilidades sociales) , evidentemente con consideraciones teórico-prácticas distintas en ambos formatos.
Referencias
Gabbard, G. (2004). Long-Term Psychodynamic Psychotherapy : A basic text. Core competencies in psychotherapy. American Psychiatric Press. [ Links ]
Gunderson, J. y Gabbard, G. (2000). Psychotherapy for Personality Disorders. Review of Psychiatry. Vol. 19. Washington, D. C.: American Psychiatric Press. [ Links ]
Gunderson, J. (2002). Trastorno Límite de Personalidad : Guía Clínica. Barcelona: Ars Médica. [ Links ]
Horwitz, L. (1996). Tailoring the psychotherapy to the borderline patient. Journal of Psychotherapy practice and research (pag. 287-306). American Psychiatry Press. [ Links ]
Kernberg, O. (1994). The psychotherapeutic treatment of Borderline Personality Disorder. American Psychiatric Press. En J. Paris (Ed.), Borderline Personality Disorder. A multidimensional approach (pag. 261-284). [ Links ]
Koenisberg, H. y Kernberg, O. (2000). Extending the limits of treatability. New York: Basic Books. [ Links ]
Linehan, M. M. (1993). Skills trainings manual for treating borderline personality disorder. Guilford Press. Manual de Tratamiento de los trastornos de personalidad límite. Buenos Aires: Paidós. 2003. [ Links ]
Linehan, M. M. (1993). Cognitive-behavioral treatment of borderline personality disorder. New York: Guilford Press. [ Links ]
Paris, J. (1994). Borderline Personality Disorder: A multidimensional approach. American Psychiatric Press. [ Links ]
Waldinger, R. y Gunderson, J. (1987). Effective psychotherapy with borderline patients. American Psychiatric Press. [ Links ]
Yeomans, F. et al. (1992). Treating the Borderline Patient: A contract based approach. New York: Basic Books. [ Links ]
http://youtu.be/9qwDxCOac6Q Dolores Mosquera entrevistada por una alumna.
http://youtu.be/7cng4zOfLNc El Ser Resiliente
http://youtu.be/bkOVkLOs_OU Niños resilientes
Psychological treatment for Borderline Personality Disorders (BPD)
Enrique García Bernardo1
1Jefe de Servicio de Psiquiatría del Hospital General Universitario Gregorio Marañón. Profesor Asociado de Psiquiatría. Facultad de Medicina de la Universidad Complutense de Madrid.
RESUMEN
Los Trastornos de la Personalidad Límite, (TPL) han ido ganando en importancia como patología psiquiátrica debido a las características clínicas de los pacientes , que hacen enormemente difícil tratarles, por la tendencia a interrumpir los tratamientos que se les proponen y a recaer, por las repercusiones que generan desde el punto de vista sociosanitario así como el elevado consumo de servicios que generan, lo que les ha llevado a convertirse en un grave problema de salud pública.
Se describe a continuación un resumen de un modelo de tratamiento psicoterapéutico para su implementación en un contexto multidisciplinar y dentro de una red de servicios de salud mental que actúen de forma coordinada, haciendo especial hincapié en las características técnicas de la psicoterapia a emplear.
Se revisan básicamente el Modelo de O. Kernberg de la Psicoterapia Focalizada en la Transferencia complementado con el Programa Ambulatorio Intensivo diseñado y puesto en práctica por J. Gunderson. Se complementa con una breve referencia al Modelo de M. Linehan de la DBT (Dialectic Behavioural Psychotherapy).
ABSTRACT
Borderline personality disorders (BPD) have become increasingly relevant as a psychiatric disorder because of the clinical characteristics of patients (very hardy to treat), the patient tendency to discontinuation and relapse, their socio-medical impact, and the high service use they generate. This turns them into a serious public health problem.
A model of psychotherapeutic treatment is described to be implemented in a multidisciplinary context within a net of mental heath services working in a coordinate way. The emphasis is focused on the technical characteristics of the psychotherapy.
O. Kernberg’s Transference Focused Psychotherapy model along with J. Gunderson’s Intensive Outpatient Program are described. In addition, the Dialectic Behavioural Therapy model is briefly outlined.
Palabras clave
Trastorno Límite de Personalidad, Psicoterapia focalizada en la transferencia, Terapia dialéctica-comportamental, Tratamiento ambulatorio.
Key words
Borderline Personality Disorders, Kernberg's transference focused psychotherapy, Gunderson's intensive, Outpatient program.
En el tratamiento actual de los pacientes con Trastorno Límite de Personalidad (en adelante TLP), en cualquier centro asistencial de Salud Mental, la práctica habitual es la realización de alguna forma de psicoterapia, que ocupará un lugar central del tratamiento (Gunderson y Gabbard 2000), junto a otras medidas adicionales, que incluirán con toda probabilidad, un tratamiento psicofarmacológico que variará según el momento clínico de los pacientes, así como diversas medidas terapéuticas tomadas de los modelos de rehabilitación psicosocial, incluyendo el uso de diversos dispositivos terapéuticos (hospitales de día, centros de rehabilitación psicosocial, miniresidencias , unidades específicas para TLP, etc.) para mejorar la adaptación a la realidad del paciente y su mejor ajuste personal, familiar y social.(Gunderson 2002).
Hoy en día disponemos de varias técnicas psicoterapéuticas que han demostrado ser efectivas para el adecuado tratamiento de los pacientes con TLP, con resultados contrastados y verificables en la literatura especializada (Gabbard 2004, Horwitz 1996, Kernberg 1994, Linehan 1993), con prácticas muy sistematizadas y en algún caso manualizadas, que han hecho variar el pronóstico de estos pacientes en un sentido mucho más positivo. Se expondrán a continuación, un resumen de estas técnicas, con sus características principales.
Concepto
La característica esencial del trastorno gira alrededor de un eje central constituido por un T. de la Identidad, un patrón general de inestabilidad en las relaciones afectivas, interpersonales y la autoimagen , así como una notable impulsividad derivada de la incapacidad de procesar sus pensamientos y emociones y la necesidad de derivarlos hacia el polo de la conducta con la consiguiente conflictividad derivada (Gunderson 2002).
Características clínicasTLP
Son los pacientes que más servicios consumen (consultas ambulatorias, urgencias, hospitalización, hospital de día, trabajo social, etc.) y que con una alta frecuencia menos se benefician, permaneciendo inalterados por los diversos tratamientos ensayados. (Waldinger y Gunderson 1987).
Criterios diagnósticos
ICD-10 F60-3 T. Inestabilidad emocional de la personalidad:
Marcada predisposición a actuar de un modo impulsivo sin anticipar las consecuencias de las acciones, junto a un estado de ánimo inestable y caprichoso. Frecuentes arrebatos de ira que conducen a actitudes violentas o manifestaciones explosivas. Estas se desencadenan con facilidad por pequeñas frustraciones o críticas.
Dos variantes:
F60-30 Inestabilidad emocional en P. de tipo Impulsivo
— Inestabilidad emocional.
— Ausencia de control de impulsos.
Explosiones de violencia y comportamiento amenazante ante críticas o frustraciones, a veces mínimas.
Incluye – T. Personalidad Explosiva.
Excluye – Antisociales.
F60-31 Inestabilidad emocional de Personalidad tipo límite
Varias de las características de inestabilidad emocional “con confusión”:
— Imagen de si mismo.
— Objetivos y preferencias internas (incluyendo sexuales).
— Facilidad para verse implicado en relaciones intensas e inestables repetidas.
— Sucesión de amenazas suicidas o actos autoagresivos.
DSM – IV; 301.83 (Criterios diagnósticos de la Asoc Americana Psiquiatría) T. Personalidad Borderline (TLP)
Patrón continuo de inestabilidad en las relaciones interpersonales, autoimagen y afectos con marcada impulsividad que comienza al final de la adolescencia y aparece en una gran variedad de contextos, indicado por al menos 5 de los siguientes:
1. Francos esfuerzos para evitar ser abandonados (real o imaginariamente).
2. Patrón de relaciones emocionales intensas e inestables con alternancia entre la idealización y la devaluación de los mismos.
3. T. Identidad caracterizado por una idea o imagen de sí mismos inestable y poco cohesiva.
4. Impulsividad en al menos dos de las siguientes areas con la posibilidad de resultar en un daño para el sujeto: (ej. gastos, sexo, abuso sustancias, conducir peligrosamente, atracones comida).
5. Comportamiento suicida recurrente, amenazas, comportamiento autoagresivo, automutilante.
5. Inestabilidad afectiva, marcada reactividad (disforia, inestabilidad o ansiedad).
6. Sentimientos crónicos de vacío.
7. Rabia intensa, incontrolada o dificultades para controlarla.
8. Síntomas psicóticos transitorios, relacionados con stress (carácter referencial-paranoide) no estructurado o síntomas disociativos.
9. El diagnóstico no se puede hacer antes de los 18 años (T. Identidad sería su correlato en la adolescencia).
Historia natural y curso
Los pacientes con TLP presentan un curso variable, muy inestable en la juventud con tendencia a irse estabilizando con el paso del tiempo mas allá de las intervenciones terapéuticas. Habitualmente se recoge que 1/3 de los pacientes se “cura”, entendiendo por ello que consiguen una estabilidad por debajo de sus condiciones potenciales previas. A los 15 años del comienzo del trastorno la mitad de las mujeres y una tercera parte de los hombres han sido capaces de constituir relaciones estables. Aquellos con condiciones socioeconómicas mas bajas suelen tener una peor evolución (Gunderson y Gabbard 2000).
El peor dato y uno de los mas relevantes a considerar para cualquier profesional que trate a estos pacientes es el relativo a la tasa de suicidios consumados, que se fija, en diversos estudios, en el 10% de los pacientes a lo largo de su curso vital (Gunderson 2002).
Generalidades sobre tratamiento de los TLP
Se hace muy difícil simplificar el tratamiento psicoterapéutico de los TLP. Podemos citar como razones que explican esa dificultad :
• La complejidad de estos pacientes por sus características clínicas.
• Su variabilidad dependiendo del lugar y momento evolutivo en que son atendidos.
• Las dificultades de su abordaje terapéutico al tener que unir diferentes recursos de procedencias diversas en un todo final coherente y homogéneo.
• Las limitaciones en cuanto a los resultados esperables de un tratamiento farmacológico convencional realizado de forma aislada.
• La problemática que plantean tanto a nivel institucional como en consultas convencionales, a nivel ambulatorio y hospitalario
Son todas ellas características que hacen que a la hora de intentar dilucidar que técnicas terapéuticas sean las más adecuadas, haya que aclarar, de entrada, que la selección del abordaje elegido va a depender esencialmente de que se haga dentro de una estricta continuidad de cuidados entre los diversos niveles asistenciales y por los diversos profesionales que intervengan en el tratamiento desde las diferentes orientaciones psicoterapéuticas disponibles. La disponibilidad de profesionales con un entrenamiento adecuado en una técnica u otra impone una restricción de tipo aleatorio en muchos lugares de tratamiento.
Una característica esencial es la necesidad de disponer de equipos multiprofesionales para abordar los tratamientos (Paris 1994). Cada uno aportará su granito de arena. Si lo hace de forma coherente y constructiva, el tratamiento funcionará. Si es al contrario habrá serios problemas y el riesgo de ruptura o abandono del tratamiento será alto, con las consiguientes crisis del lado de los pacientes.
Una vez que se pone en marcha el tratamiento será necesario individualizar el mismo para adaptarse a las necesidades de cada paciente en particular (Horwitz 1996, Paris 1994).
No es éste el lugar donde plantear disquisiciones teóricas respecto a la articulación de los diversos modelos tentativos tanto de la comprensión del origen de la psicopatología como de las técnicas terapéuticas. Se expone en la figura 1 un esbozo de una posible articulación entre ellos, sin mayores pretensiones.
Tratamiento ambulatorio
a) Psicoterapia.1. Basada en principios psicodinámicos.
2. Psicoterapia cognitivo conductual.
b) Psicoterapia de Grupo.
c) Hospital de Día*.
d) Terapia de Familia*.
e) Abordajes Psicosociales –
Rehabilitación*
Psicoterapia analítica modificada
Es el elemento central y nuclear del tratamiento. Es donde el paciente permanecerá la mayor parte del tiempo y donde se desarrollarán las medidas más importantes de cara a su evolución terapéutica.
Se describen a continuación, sucintamente, una serie de marcos de referencia teórico-técnicos para la elaboración de un modelo psicoterapéutico coherente basado en principios psicodinámicos, utilizando como referencia el modelo de psicoterapia psicoanalítica desarrollado por O. Kernberg PFT PSICOTERAPIA FOCALIZADA EN LA TRANSFERENCIA) en la Universidad de Cornell en New York para estos pacientes), (Horwitz, 1996; Yeomans, 1992; Kernberg, 1994; Koenisberg y Kernberg, 2000) complementado con el esquema de J. Gunderson desarrollado en el Mclean Hosp. Afiliado a la Universidad de Harvard en Boston y publicado en forma de Guía para el tratamiento de los pacientes con TLP, disponible además en español (TRATAMIENTO AMBULATORIO INTENSIVO PARA TLP), (Gunderson, 2002; Gunderson y Gabbard, 2000).
A) PSICOTERAPIA FOCALIZADA EN LA TRANSFERENCIA (PFT) Modelo O Kernberg
Estrategia General Tratamiento.- Siguiendo a O. Kernberg aunque matizando algunas de sus referencias técnicas, podemos resumir las características de la estrategia general del tratamiento psicoterapéutico de los TLP. Esta estrategia se encuentra manualizada y por lo tanto disponible para su aprendizaje y replicación , estando basada en los siguientes puntos:
1. Marco estable con definición de los límites del encuadre.
2. Actividad del terapeuta centrada sobre problemas de juicio de realidad, mecanismos proyectivos y distorsiones del tratamiento.
3. La transferencia negativa debe ser tolerada.
4. Intervenciones del terapeuta que establezcan puentes entre sentimientos y acciones.
5. Elaboración de comportamientos autodestructivos mediante confrontación y clarificación.
6. Los acting out deber ser bloqueados a través del establecimiento de límites sobre acciones potencialmente peligrosas para el paciente, otros y el tratamiento.
7. Intervenciones basadas en el “aquí y el ahora” (especialmente en las fases iniciales del tratamiento).
8. Atención a la contratransferencia como aspecto esencial del trabajo terapéutico.
Encuadre Técnico
Todos los enfoques psicoterapéuticos se llevan a cabo en unas condiciones técnicas objetivas que actúan como elementos protectores proporcionando seguridad tanto al paciente como al terapeuta para el correcto desarrollo de la psicoterapia. Son las reglas del juego, (Gabbard, 2004) que en el caso que nos ocupa , el del tratamiento psicoterapéutico de los TLP, son particularmente importantes debido a las características clínicas ya reseñadas de estos pacientes, y que podemos resumir como :
• Trabajo Cara a Cara.
• Comportamiento natural, en ausencia de actitudes mas neutrales o indiferentes.
• Abstinencia estricta, especialmente en lo que concierne a los intercambios emocionales con los pacientes. Debido a su potencial turbulencia emocional y su alta sensibilidad, pueden suponer un obstáculo insalvable si el terapeuta se deja llevar y trasgredí los límites de la relación psicoterapéutica.
• No gratificación transferencial. Cuidado con la idealización y la devaluación, tan frecuentes como forma de funcionamiento mental de estos pacientes (escisión). El terapeuta es visto alternativamente en una u otra posición siendo fundamental que se preserve su espacio neutral.
• Análisis de la transferencia en todo el rico despliegue que se produce desde la fantasía del paciente, ocupando para él todo tipo de significaciones en relación directa a sus personajes biográficos mas significativos.
• Atención a la contratransferencia. Es sabido que estos pacientes consiguen con gran frecuencia, facilidad e intensidad, provocar intensas emociones en las personas que se relacionan con ellos y por supuesto en los terapeutas. Puede ser una herramienta muy útil si se educa pero puede ser un obstáculo importante si se actúa en la relación terapéutica.
• Análisis de las severas regresiones que se producen durante las sesiones con el paciente.
— Intervenciones tácticas que restauren el juicio de realidad.
Al avanzar la Psicoterapia
• Variación del encuadre que se va convirtiendo de forma progresiva en el propio de un Psicoterapia Psicoanalítica en términos clásicos (PFT), de interpretación del conflicto en la transferencia, con elementos de significación en el aquí y ahora de la relación transferencial y su correspondencia en la fantasía inconsciente del paciente, con sus correspondientes elementos biográficos del pasado del paciente.
(Kernberg, 1994; Horwitz, 1996; Koenisberg y Kernberg, 2000; Yeomans,1992)
Establecimiento de Prioridades
La psicoterapia de los pacientes con TLP, por sus características clínicas, debe manejarse en un rango de posibles intervenciones por parte del terapeuta que están sujetas a momentos clínicos muy variados , que pueden plantear dudas en cuanto a su jerarquización a la hora de tomar decisiones. Hay algunas situaciones, por lo demás bastante comunes, que precisan de una atención prioritaria y deben tenerse en cuenta para evitar problemas. Las mas importantes serían :
— Comportamiento suicida u homicida inminente.
—Amenazas a la continuidad del tratamiento. De enorme importancia pues son responsables del alto índice de abandonos prematuros.
— Comunicación deshonesta o mentirosa, contrastada y confrontada con el paciente. Si se estructura como forma de conducta habitual constituye una auténtica Transferencia Psicopática.
— Acting-out (conducta impulsiva de descarga) dentro o fuera de sesión psicoterapéutica.
Requisitos de paciente y psicoterapeuta
En el encuentro psicoterapéutico hay básicamente dos actores que deben representar sus papeles de acuerdo a la obra y siempre en función de sus características personales, si bien de forma ideal , como actores, deben de poseer una serie de características que resumo a continuación. (Fig.2 y 3).
Dificultades del tratamiento
Tanto la elección de la modalidad de psicoterapia, el momento y lugar donde se realiza, quien la realiza, como las dificultades derivadas de la situación clínica de los pacientes y las mas sutiles de las instituciones donde se lleva a cabo, todos son factores que dan origen a dificultades de cara a generar una mínima estabilidad allí donde la inestabilidad es la norma. Se resumen a continuación algunas de las dificultades mas comunes.— Establecimiento de la Alianza Terapéutica, es decir, el acuerdo básico sobre la estrategia de trabajo entre paciente y terapeuta.
— Intervenciones del terapeuta no adecuadas al momento clínico y/o evolutivo del mismo.
— Distorsiones del modelo terapéutico por :
• Falta de coherencia interna.
• Problemas en el funcionamiento mental que implican distorsiones en la percepción generadas por procesos defensivos inconscientes del tipo de la escisión y la identificación proyectiva.
• Modelos que privilegian la atención sintomática dejando de lado los elementos estructurales de la personalidad con el resultado de actuaciones parcelares estériles e inadecuadas.
• Rupturas de la Continuidad de Cuidados por insuficiente organización de la red de atención en Salud Mental para estos pacientes.
Cambio terapéutico
Aunque pueda resultar un tanto peculiar a estas alturas, nunca está de mas que limitemos el alcance de las intervenciones psicoterapéuticas de una forma realista. Si nos fijamos en los estudios disponibles en la literatura sobre el tema nos encontraremos que cambia de forma muy significativa los síntomas depresivos, mejora el funcionamiento global (GAS, Global Assesment Scale) así como las quejas subjetivas del paciente. Los síntomas autoreferidos por el paciente disminuyen (Checklist 90). Ambas proporcionan estabilidad y fijan al paciente al tratamiento. Como es lógico , los problemas nucleares del TLP, a saber , el funcionamiento interpersonal y los roles sociales, que precisan de una identidad estable son los que cambian menos precisando de abordajes mas largos y fundamentalmente de psicoterapias introspectivas como la reseñada.
B) PROGRAMA AMBULATORIO INTENSIVO PARA TLP TRATAMIENTO ESCINDIDO (SPLIT TREAMENT) MODELO GUNDERSON
A continuación se desarrolla un modelo psicoterapéutico institucional desarrollado por J. Gunderson en el Mclean Hosp. de Boston (EEUU) que une la Psicoterapia Individual en los términos generales expresados anteriormente junto con otras modalidades de psicoterapia y con actuaciones terapéuticas derivadas de la Rehabilitación psicosocial, la psicoterapia de Grupo y la de Familia así como del funcionamiento de las Comunidades Terapéuticas. Con especial atención al frecuente problema de la comorbilidad y especialmente la derivada del consumo de drogas. (Gunderson, 2002; Gunderson y Gabbard, 2000; Waldinger y Gunderson, 1987).
El programa sigue un esquema como el que se muestra a continuación adaptado. (Fig. 4).
La esencia del modelo es lo que se denomina “Split Treatment” o tratamiento escindido, consistente en dos variables fundamentales: (Gunderson, 2002).
— Psicoterapia Psicodinámica unida a DBT (Dialectical Behavioural Therapy) según el modelo de M. Linehan que se expone más adelante.
— Medidas de Case Management (manejo de casos) derivadas de las actuaciones que se desarrollaron como medidas terapéuticas rehabilitadoras dirigidas a pacientes psicóticos, en este caso adaptadas para su implementación con TLP. Serían básicamente las que permiten que se desarrolle la psicoterapia permitiendo una mayor estabilidad clínica y una mejor adaptación del paciente a su entorno. Aquí habría que incluir el tratamiento farmacológico, la atención a las familias, la atención al consumo de drogas, la psicoeducación tanto del paciente como de la familia, el entrenamiento en habilidades sociales y todas aquellas medidas que favorezcan la adherencia del paciente al tratamiento.
Los objetivos diferenciados de cada una de ellas aparecen reflejados en la Fig 5.
Si analizamos las ventajas de este modelo de tratamiento aparecerían las que se detallan a continuación :
— Contención adecuada de las dificultades esperables.
— Disminución de los abandonos del tratamiento.
— Reducción de aquellas formas de funcionamiento mental de los TLP que con mas frecuencia provocan problemas en la relación terapéutica (escisión e identificación proyectiva).
Todas ellas favorecen la adherencia la tratamiento mejorando la alianza terapéutica y traen como resultado la mejoría en el pronóstico del paciente.
Psicoterapia cognitivo conductual DBT (M. Linehan)
Se trata de un modelo psicoterapéutico extendido hoy en día por todas las instituciones que se dedican al tratamiento de los TLP. Basado en los principios extraídos del modelo cognitivos añadiéndole una estrategia dialéctica en la intervención con el paciente. (Linehan, 1993).
Especialmente indicado en los momentos iniciales del tratamiento y sobre todo para el control de las conductas impulsivas. Fue desarrollado en origen para el control en pacientes con gestos autolíticos repetidos demostrando de forma clara su utilidad y replicación allá donde se ha puesto en marcha.
Sus características esenciales serían :
— Duración más corta.
— Especialmente útil en pacientes con dificultad para establecer la alianza terapéutica:
• Uso anómalo de pensamientos dicotómicos con invasión de contenidos emocionales. Disregulación emocional.
• Percepción del mundo como lugar peligroso e invasivo. Entorno invalidante.
— Vivencias precoces de abandono
– cogniciones autodestructivas en relación con objetos internos abusadores o negligentes.
— Objetivos:
• Modulación de los afectos.
• Mantenimiento del estado de ánimo.
• Control de conducta para mitigar afecto abandono, insuficiencia, desconfianza e incompetencia.
• Formato técnico que combina sesiones individuales junto con otras grupales para el entrenamiento de las habilidades aprendidas., así como accesibilidad telefónica.
Psicoterapia de grupo
Puede ser una técnica psicoterapéutica muy útil, siempre como coadyuvante de la psicoterapia individual. Ofrece al paciente la oportunidad de entender el uso sistemático de sus mecanismos de defensa (escisión e identificación proyectiva) que ocurre de forma casi fisiológica en cualquier grupo. Los grupos deben estar formados por pacientes límites en la línea cercana a funcionamientos más sanos.
La dilución de la transferencia en el grupo aparece citada como uno de los elementos terapéuticos principales de este modelo de psicoterapia al evitar la concentración problemática que en ocasiones sucede en la Psicoterapia Individual. Lo mismo ocurre con las reacciones contratransferenciales que habitualmente suscitan. El terapeuta debería ser, idealmente, diferente al de la psicoterapia individual.
Algunas intervenciones (señalizaciones) son mejor toleradas cuando provienen de otros miembros del grupo que del propio terapeuta. De la misma forma interpretaciones realizadas al contexto grupal son más fácilmente toleradas por el paciente límite individual.
Hay que cuidar la extrema sensibilidad de estos pacientes a la deprivación y al abandono ,que se intensifica en el grupo, así como a la fuerte competitividad por lograr un lugar imaginario de favor o, por contra, la tendencia a los comportamientos (acting-out) que tienden a la ruptura de los límites del encuadre grupal. (Gunderson y Gabbard, 2000).
La psicoterapia de Grupo es de gran utilidad tanto en formatos inspirados en principios psicodinámicos como en la DBT (para su utilización en entrenamiento en habilidades sociales) , evidentemente con consideraciones teórico-prácticas distintas en ambos formatos.
Referencias
Gabbard, G. (2004). Long-Term Psychodynamic Psychotherapy : A basic text. Core competencies in psychotherapy. American Psychiatric Press. [ Links ]
Gunderson, J. y Gabbard, G. (2000). Psychotherapy for Personality Disorders. Review of Psychiatry. Vol. 19. Washington, D. C.: American Psychiatric Press. [ Links ]
Gunderson, J. (2002). Trastorno Límite de Personalidad : Guía Clínica. Barcelona: Ars Médica. [ Links ]
Horwitz, L. (1996). Tailoring the psychotherapy to the borderline patient. Journal of Psychotherapy practice and research (pag. 287-306). American Psychiatry Press. [ Links ]
Kernberg, O. (1994). The psychotherapeutic treatment of Borderline Personality Disorder. American Psychiatric Press. En J. Paris (Ed.), Borderline Personality Disorder. A multidimensional approach (pag. 261-284). [ Links ]
Koenisberg, H. y Kernberg, O. (2000). Extending the limits of treatability. New York: Basic Books. [ Links ]
Linehan, M. M. (1993). Skills trainings manual for treating borderline personality disorder. Guilford Press. Manual de Tratamiento de los trastornos de personalidad límite. Buenos Aires: Paidós. 2003. [ Links ]
Linehan, M. M. (1993). Cognitive-behavioral treatment of borderline personality disorder. New York: Guilford Press. [ Links ]
Paris, J. (1994). Borderline Personality Disorder: A multidimensional approach. American Psychiatric Press. [ Links ]
Waldinger, R. y Gunderson, J. (1987). Effective psychotherapy with borderline patients. American Psychiatric Press. [ Links ]
Yeomans, F. et al. (1992). Treating the Borderline Patient: A contract based approach. New York: Basic Books. [ Links ]
http://youtu.be/9qwDxCOac6Q Dolores Mosquera entrevistada por una alumna.
http://youtu.be/7cng4zOfLNc El Ser Resiliente
http://youtu.be/bkOVkLOs_OU Niños resilientes
http://youtu.be/SQJE_5kzg_8 Tarja Turunen -You Would Have Loved This- Subtitulado
http://youtu.be/1e-6UxJGw1U Tarja Turunen -Boy and The Ghost- Subtitulado
http://youtu.be/LmDaGaOkZYE Kamelot -The Spell- Subtitulado
http://youtu.be/d2aXpnc1Um0 Zaz -La fée (El Hada)-
http://youtu.be/ogJFXqYEYd8 Shostakovich -Symphony 5- Fue el compositor del régimen comunista ruso pero él discrepaba de las ideas excluyentes y vivió de forma desgraciada.











No hay comentarios:
Publicar un comentario